C’est un test qui dépiste la désaturation en oxygène pendant le sommeil.
Le test de marche de 6 minutes
L’évaluation de la capacité aérobique et de l’endurance sert à suivre les progrès ou à déterminer le niveau général de préparation des athlètes de haut niveau. Mais c’est également indicateur holistique de diagnostic de l’état des systèmes cardiopulmonaire et musculosquelettique, mobilisés dans le cadre de l’exercice physique. La technologie médicale a réalisé dans ce sens de réels progrès en développant des outils dédiés qui ont facilité et rendu plus pratique la mesure de différents paramètres associés à l’effort physique. Cependant ces outils sont en général utilisés uniquement dans des cadres spécialisés. Il existe cependant un test simple permettant d’évaluer le système cardiovasculaire des patients lors d’un effort a priori banal, la marche sur une période de 6 min.
En quoi consiste le test de marche de 6min ?
Le test de marche de 6 minutes (6MWT) a été formalisé par la Société thoracique américaine, présenté sous sa forme standardisée en 2002. Initialement conçu pour évaluer la tolérance à l’exercice des patients atteints de problèmes cardiopulmonaires, les cliniciens utilisent également le test de marche de 6min, pour un large éventail de maladies non-cardiopulmonaires, comme par exemple les pathologies neuromusculaires telles que la maladie de Charcot-Marie-Toth et la myasthénie grave.
Par rapport à l’ECG d’effort qui offre des informations diagnostiques à la capacité d’exercice maximale, le 6MWT évalue la capacité fonctionnelle à un niveau sous-maximal, à un niveau d’activité physique quotidien. Il figure donc dans la boîte à outils de nombreux cliniciens comme méthode d’évaluation de la capacité d’exercice fonctionnel de certains patients.
Quelles sont les indications pour le test 6MWT ?
Les indications du test de marche de 6min sont nombreuses. Elles comprennent évidemment les pathologies dans lesquelles la fonction pulmonaire est altérée, comme la transplantation pulmonaire, la résection pulmonaire, l’asthme sévère et la mucoviscidose. Le test est également utilisé pour évaluer la capacité d’exercice et son évolution chez les patients atteints de bronchopneumopathie chronique obstructive (BPCO), d’hypertension artérielle pulmonaire (HAP) ou dans les programmes de réadaptation cardiovasculaire.
Le test 6MWT est également utile chez les patients avec une maladie cardiovasculaire (MCV) comme ceux avec une insuffisance cardiaque (IC) ou un artériopathie oblitérant des membres inférieurs (AOMI). Les personnes atteintes d’AOMI avec un faible périmètre de marche ont un taux de mortalité toutes causes et cardiovasculaires plus élevés ainsi qu’une perte de mobilité. Le test 6MWT constitue plus spécifiquement un excellent indicateur de la sévérité de la maladie, ainsi que de l’amélioration des performances en réponse aux interventions thérapeutiques.
La dernière catégorie, mais non la moindre, comprend les personnes atteintes de troubles neurologiques et neuromusculaires tels que l’amyotrophie spinale, la fibromyalgie, la maladie de Parkinson (MP) et la sclérose en plaques (SP). Le test 6MWT sert également à l’évaluation de la récupération fonctionnelle des patients souffrant d’arthroplastie totale du genou (ATG). Même lorsqu’il est employé seul, le test 6MWT représente un indicateur utile de risque de mortalité toutes causes confondues.
Quelles sont les contre-indications pour le test 6MWT ?
Le test 6MWT est généralement sûr et bien toléré par les patients, à l’exception de ceux ayant contracté une angine instable ou subi un infarctus du myocarde (IDM) dans le mois précédent. Ces troubles constituent des contre-indications formelles. Une fréquence cardiaque supérieure à 120 bpm au repos, une pression artérielle systolique supérieures à 180 mm/Hg, ainsi qu’une pression artérielle diastolique supérieure à 100 mm/Hg constituent des contre-indications relatives. Le test doit également être stoppé immédiatement si le patient signale un essoufflement, des douleurs thoraciques ou des crampes à la jambe, ou s’il commence à tituber, à montrer des signes de diaphorèse, ou qu’il développe une apparente pâleur. L’adhésion au protocole de test permet d’atténuer significativement les risques de ce type de réactions néfastes.
Comment réaliser le test 6MWT ?
L’une des raisons du succès du test 6MWT, en dehors de sa valeur diagnostique scientifiquement reconnue, est la disponibilité de l’équipement nécessaire à sa réalisation, ainsi que son caractère généralement pratique pour l’examinateur comme pour le patient. La seule préparation à réaliser de la part du patient est de porter des chaussures de marche adaptées, des vêtements confortables, et d’éviter les repas lourds ou l’exercice physique intensif avant de démarrer le test. De plus le test se fait avec le maintien de tout traitement médical existant (thérapies, médicaments, etc.) et l’utilisation des éventuelles aides à la marche habituellement utilisées lors de ses activités quotidiennes.
Le test en lui-même doit de préférence avoir lieu en intérieur, ou si le temps le permet, à l’extérieur sur une surface plate et longue d’au minimum 20 m. La longueur de la piste doit être marquée tous les 3 m et les points de demi-tour doivent être signalés par des cônes, tandis que le point de départ doit être symbolisé par un ruban de couleur vive. Les outils nécessaires pour l’examinateur incluent un chronomètre, un compteur de tours, un bloc note, un tensiomètre ainsi qu’un défibrillateur externe automatique (DEA) par précaution.
Le patient doit se reposer 10 minutes avant le début du test, et l’examinateur lui mesure sa pression artérielle et lui demande d’évaluer sa dyspnée ainsi que son niveau de fatigue générale à l’aide de l’échelle de Borg. Le patient est ensuite invité à commencer à marcher le long de la piste (il peut se reposer mais doit être encouragé à continuer). Une fois les 6 minutes écoulées, ou si la personne examinée s’est arrêtée ou refuse de continuer (ce motif doit clairement être indiqué), l’examinateur le questionne à nouveau sur son niveau de dyspnée et de fatigue générale. Puis il note la distance parcourue. Il ne reste plus qu’à interpréter les résultats.
Que signifient les résultats du test 6MWT ?
L’interprétation complète du test 6MWT dépend de la pathologie ayant entraîné la diminution de la capacité fonctionnelle. Une diminution de la distance parcourue est indicative d’une détérioration de la pathologie sous-jacente, tandis qu’une amélioration est indiqué sur les bénéfices résultants d’une intervention thérapeutique. La nature de ce qui est considéré comme une amélioration significative dépend une fois encore de la maladie.
Le test de marche de 6 minute (6MWT) représente un outil polyvalent pour l’évaluation de la capacité fonctionnelle chez les patients présentant un large éventail de troubles pulmonaires, cardiovasculaires, neurologiques et neuromusculaires.
Radiologie Thoracique
La radiographie thoracique est l’examen clé dans la consultation de pneumologue Elle permet aux patients de garder un document précieux et elle ne présente pas de risque quand on respecte les règles.
L’indication de la radioscopie est actuellement très limitée.
Quel est l’intérêt de l’examen ?
Complément indispensable à la 1ère consultation, la radiographie :
- Renseigne sur les structures du thorax.
- Détecte les anomalies non perçues au stéthoscope.
- Confirme et précise les anomalies suspectées à l’examen du médecin.
Comment se fait l’examen ?
Votre torse est nu en contact avec la plaque.
Au signal : vous gonflez les poumons et vous bloquez votre respiration.
Durée de l’examen : quelques fractions de secondes.
Quand faut-il faire une radiographie ?
- Toux rebelle aux traitements.
- Régulièrement chez un fumeur.
- Douleur thoracique.
- Amaigrissement inexpliqué.
- Hémoptysie (saignement).
- Préopératoire.
- Toute maladie de système.
- Bilan d’aptitude.
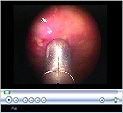
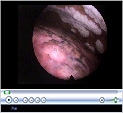
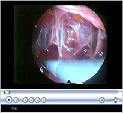
Fibroscopie bronchique
Cet examen permet d’observer l’intérieur de la trachée et des bronches et de réaliser des prélèvements.
Pourquoi une fibroscopie ?
Parmi les examens de diagnostic du cancer bronchique, la fibroscopie bronchique est l’examen-clé.
Comment se déroule la fibroscopie bronchique ?
Précautions :
Une prise de sang est réalisée systématiquement avant l’examen pour vérifier l’hémostase (la coagulation) du patient.
Les patients qui prennent des anticoagulants oraux doivent stopper le traitement qui est remplacé par des injections d’héparine ou son équivalent.
Il en va de même pour les personnes traitées par aspirine qui est remplacée par une autre molécule.
La fibroscopie s’effectue à jeun : il ne faut plus s’alimenter 2 heures avant le début de l’examen. Il ne faut pas fumer non plus.
Déroulement :
Un tube fin, cylindrique et souple, pourvu d’une source de lumière (le fibroscope) est introduit par une narine à l’intérieur de la trachée et des bronches.
Le tube est relié à une micro-caméra, parfois raccordée à une télévision. Ce dispositif permet au médecin de visualiser plus précisément l’état de la paroi des bronches et d’y repérer des anomalies éventuelles.
Des prélèvements de tissu (biopsie), des lavages (en introduisant du sérum physiologique) ou des brossages bronchiques (de la paroi à l’aide d’une petite brosse introduite dans l’endoscope) peuvent être réalisés au cours de cet examen, afin de « récolter » des cellules qui seront ensuite analysées.
La fibroscopie est habituellement réalisée sous anesthésie locale et dure entre 10 et 20 minutes. Le patient est assis face au médecin. Cet examen n’est pas douloureux, mais il est désagréable.
La saturation du sang en oxygène est contrôlée en permanence. Il est parfois nécessaire de réaliser l’examen sous oxygène.
Il est demandé d’attendre 2 heures à l’issue de cette exploration, pour manger à nouveau, l’anesthésie locale pouvant entraîner des « fausses routes ».
La fibroscopie ne génère en général aucun effet secondaire majeur. Seuls peuvent survenir quelques saignements du nez, des petits crachats de sang (lorsqu’une biopsie a été effectuée) ou encore une fièvre transitoire.
Une fibroscopie peut être normale même en présence d’un cancer.
Quand faut-il faire une fibroscopie ?
- Hémoptysie (saignement).
- Image thoracique anormale.
- Toux persistante rebelle aux traitements même si la radiographie est normale.
- Bilan d’une maladie de système.
EFR
Les Explorations Fonctionnelles Respiratoires (EFR)
Permettent d’étudier la fonction respiratoire pour mieux traiter. On dispose de deux moyens :
1/- La spiromètre.
C’est l’examen qui permet de diagnostiquer un asthme et de le classer sachant que le traitement en dépend.
Il permet aussi de définir l’incapacité respiratoire et d’établir le préjudice dans le cadre des maladies professionnelles.
2/- La pléthysmographie :
Examen précieux en pathologie respiratoire, permet de définir la capacité pulmonaire et donc les troubles bronchiques restrictifs aussi permet d’étudier les résistances et la membrane alvéolo-capillaire par l’étude de DLCO.
Les tests allergologiques
A quoi ça sert ?

Le test d’allergie cutané (ce qui veut dire « par la peau ») permet de confirmer à quoi tu es allergique.
Pour cela, on met en contact avec ta peau différents éléments qui peuvent provoquer des allergies pour voir si une réaction se produit. Ces éléments s’appellent des allergènes.
L’incidence des maladies allergiques est en nette croissance et d’après les experts une personne sur 2 de la population mondiale serait atteinte d’ici l’an 2020.
La pollution atmosphérique en est pour beaucoup.
Nous réalisons quotidiennement des tests allergiques et nous sommes étonnés par le nombre croissant de patient qui souffre de ces maladies principalement la rhinite, l’asthme et la conjonctivite.
Les prick tests :
Les tests cutanés sont rapides, ne provoquent que de très faibles douleurs, fiables et permettent en 15 à 25 minutes, dans la majorité des situations, de connaître les allergènes responsables.
La lecture du test :
Une réaction allergique positive provoque une rougeur de la peau ressemblant au bouton d’une piqûre de moustique accompagné de démangeaisons.
Le principe des tests consiste à reproduire sur la peau une réaction allergique.
Une goutte de l’allergène suspecté est déposée sur la peau ; Puis au centre de la goutte, on pique avec une petite pointe.
Une réaction ressemblant à une piqûre de moustique à l’endroit du test, témoigne que l’allergène testé peut être responsable de certains symptômes.
Une technique bien acceptée : Cette technique est bien acceptée, même par de très jeunes enfants.
Attention : des tests cutanés positifs ne signifient pas forcément la présence d’une allergie
10 à 20% des tests cutanés positifs ne signifient pas forcément que la personne testée est allergique à l’allergène testé.
Les tests cutanés peuvent être pratiqués chez les enfants : Ces tests peuvent être pratiqués chez les enfants en bas âge, contrairement à l’idée reçue qu’on ne peut pas faire de tests cutanés chez les jeunes enfants.
Attendre qu’un enfant atteigne 5 ou 6 ans avant d’effectuer des tests retarde le diagnostic et la mise en route des traitements et aggrave les manifestations.
Le consensus actuel précise que ces tests peuvent s’effectuer très précocement, même avant 1 an si des manifestations respiratoires sévères, des épisodes d’urticaire ou d’œdème surviennent chez un enfant.
Contre-indications :
Patient sous ß-bloquant.
Patient en crise d’asthme.
Poussée d’eczéma.
Médicaments susceptibles de diminuer la réactivité cutanée
Antihistaminiques H1 surtout ; la durée du sevrage préalable varie avec les antihistaminiques.
Les corticoïdes systémiques en cures courtes ne modifient pas la réactivité cutanée.
Les tests allergiques, moyen simple pour explorer l’atopie permettent de confirmer un diagnostic souvent porté à tort et proposer l’éviction ou le traitement.
Mesures d’éviction des acariens
L’allergie aux acariens hôte de la poussière de maison, est souvent responsable d’asthme, de rhinites, de conjonctivites………etc.
Chez un patient déjà allergique aux acariens, un taux >100acariens/ g de poussière peut déclencher les manifestations allergiques.
Chez un jeune enfant né de parents allergiques l’allergie va s’acquérir d’autant plus vite qu’il sera en contact avec beaucoup d’acariens.
La prévention et le traitement de cette allergie nécessitent des mesures visant à réduire la quantité d’acariens.
Le lit du patient :
Dans une habitation, les acariens sont surtout trouvés dans les matériaux textiles notamment la literie…
Le matelas de préférence en matière synthétique doit être enfermé hermétiquement dans une housse en plastique, vendu dans le commerce ou confectionnée à l’aide par exemple d’une toile cirée entourant tout le matelas et collée à l’aide d’un large ruban adhésif. Avant d’effectuer cette mesure il est recommandé de passer l’aspirateur sur les deux faces du matelas pendant 10 min.
Si le patient ne supporte pas le contact avec cette housse en plastique, il est possible la recouvrir d’une couverture synthétique sur laquelle sera ensuite posé le drap.
L’oreiller peut être aussi mis dans une housse plastique.
Le sommier doit être à lattes ou en métal en aucun cas il ne doit être recouvert d’un tissu, si non l’entourer de plastique.
Les oreillers, couvertures et couettes de laine ou de plumes doivent être remplacés par des objets similaire en synthétique.
Les couvertures, les couettes, les draps, les couvres lits, les oreillers et les traversins doivent être lavés à l’eau chaude (si possible 60°C) tous les 15 jours. Le lavage détruit en partie les acariens.
Aménagement et mesures hygieno-domistique dans la chambre à coucher :
Les rideaux et les doubles rideaux doivent être lavés tous les 3 mois car ils retiennent la poussière donc les acariens.
Il ne faut pas mettre un tissu ou moquettes sur les murs qui devront plutôt être peints ou couverts de papier lessivable.
Les chaussures ne doivent pas être dans la chambre.
Tous les nids à poussière tel que : tapis, descente de lit, fauteuils bibliothèque, tableaux, étagères, bibelots, peluche doivent être si possible supprimé de la chambre.
Le linge mis occasionnellement et non lavés comme les manteaux ; imperméables, pull-over, jupe… doit être rangé hors de la chambre. Dans les placards et les armoires il ne doit y avoir que le linge lavé.
La chambre doit être nettoyé tous les jours par une personne non allergique en l’absence du patient. On doit aspirer, passer un chiffon humide sur toutes les surfaces des meubles, aérer le lit.
Il faut se rappeler qu’après le passage d’un aspirateur ordinaire on augmente la quantité des acariens dans l’atmosphère.
Il convient de laisser donc les fenêtres ouvertes durant toute l’aspiration et ou moins dans les 2heures qui suivent ;
La chambre ne doit pas être à une température supérieure à20°C et il faut éviter toutes les causes d’humidité (plantes vertes……etc.).
Les animaux doivent être exclus complètement de la chambre car ils sont parfois porteurs d’acariens.
On outre on peut devenir allergique dans les mois ou les années qui suivent l’introduction d’un animal à poils dans l’habitation.
Les moquettes en laine doivent être supprimées. En revanche, s’il on ne peut pas enlever les moquettes elles doivent faire l’objet d’un nettoyage quotidien par aspiration et éventuellement par l’utilisation d’un extracteur de moquettes tous les 3 à 6 mois qu’on peut louer dans un grand magasin.
Dans le salon :
On passe parfois plusieurs heures assis dans le fauteuil ou canapé. Là encore il y a de nombreux acariens et les mêmes mesures que pour le lit doivent s’appliquer (housse en plastique, lavage fréquent etc..). Et toutes les mesures doivent être particulièrement et rigoureusement appliquées dans la maison de compagne et les chambre d’amie.
La place des acaricides :
Il existe actuellement dans le commerce des produits qui peuvent tuer les acariens (ACRDUST, ALLERBIOCID, PARAGERM AK, KING etc.…) ils ont une certaine efficacité mais leur application doit être renouvelé plusieurs fois par ans.
Ces acaricides ne remplacent en aucune façon les mesures précédentes, il s’agit que d’une aide supplémentaire (endroit moins accessible au ménage).
Les acariens sont les plus fréquents des pneumo-allergènes responsable d’asthme.
La désensibilisation ou l’immunothérapie spécifique reste le seul traitement de l’allergie
IL existe actuellement trois techniques pour cette désensibilisation :
L’injectable : existe depuis plus de soixante ans sous forme d’injection en sous cutanée (1 injection /semaine pendant 2 à 3 mois puis 1 injection /4 à 6 semaine)
La sublinguale : sous forme de goutte à mettre sur un morceau de sucre ou de pain sous la langue ; relativement récente même efficacité que la précédente mais plus chère et nécessite beaucoup d’assiduité.
Les comprimés : d’utilisation facile et très pratique ne sont pas encore disponible.
Nous disposons actuellement aux MAROC des deux premiers traitements. Le patient peut en avoir le choix selon les disponibilités.
Avec quel matériel ?
Pour faire un test d’allergie on utilise :
Des liquides qui contiennent un allergène.
Des petits bâtonnets en plastique.
Les bâtonnets ont un bout très fin pour faire un minuscule trou dans la peau et faire rentrer un peu de liquide en dessous.
Où se fait la piqûre ?
On fait le test d’allergie sur la peau de l’avant-bras ou du dos.
Qui fait la piqûre ?
Le test d’allergie peut être fait par le médecin allergologue ou un(e) infirmier(e).
Après la piqûre
On attend qu’une réaction se produise. Il ne faut pas toucher les gouttes, ni gratter ta peau.
Cette étape dure un quart d’heure environ.
Si la peau gratte, devient un peu enflée et rouge sous une goutte, on dit que la réaction est positive : tu es très certainement allergique à l’élément contenu dans le liquide.
Si la peau ne réagit pas, l’allergologue peut décider de te faire d’autres tests lors d’un prochain rendez-vous.
Patch teste
Le test épicutané (Patch tests) est une méthode utilisée pour déterminer si une substance spécifique est capable de provoquer une réaction inflammatoire de la peau. Cette technique est souvent utilisée pour tester les allergènes.
Toute personne présentant une dermite de contact et / ou dermatite autopique dont on soupçonne l’origine allergique doit se voir proposer des tests épicutanés. La première consultation durera environ une demi-heure. 25 à 150 substances répertoriées comme allergènes déposés en très faible quantité sur des carrés de plastique ou des cupules rondes en aluminium sont appliquées à la partie supérieure du dos ou sur l’avant-bras. Ils sont maintenus en place par du ruban adhésif hypoallergénique. Les patchs doivent rester en place sans être déplacés pendant au moins 48 heures.
Lors du deuxième rendez-vous, en général deux jours plus tard, les patchs sont enlevés. Parfois d’autres patchs seront encore appliqués. L’emplacement des zones où sont collés les patchs est repéré et marqué d’une manière indélébile par un stylo feutre noir ou tout autre marqueur pour identifier la substance qui a été testée.
Ces marques doivent être encore visibles au troisième rendez-vous, en général, deux jours plus tard (4 jours après l’application) pour la lecture des résultats. Si nécessaire, une lecture intermédiaire peut être nécessaire entre le 2e et le 3e rendez-vous. Les réactions d’irritation vont de l’éruption exsudative à la pustule folliculaire et aux réactions à type de brûlure. Les réactions douteuses se limitent à une tâche rose sous le patch. Les réactions faiblement positives se manifestent par des papules légèrement surélevées roses ou rouges. Les réactions fortement positives correspondent à des papulo-vésicules et les réactions explosives à des phlyctènes ou des ulcérations. La pertinence du résultat dépend de la localisation et du type de dermite et de la spécificité de l’allergène. L’interprétation des résultats nécessite une formation et une expérience considérable. Si le résultat est considéré comme positif, la personne est très probablement allergique à cette substance.
Gaz du sang
La principale fonction du poumon est l’échange gazeux entre l’atmosphère et le sang veineux ; il permet ainsi de capter l’oxygène (O2) et éliminer le bioxyde de carbone (Co2).
La mesure des gaz du sang au niveau du sang artériel est le principal moyen pour tester cette fonction.
L’indication d’oxygène ne peut se concevoir sans cette mesure.
C’est un geste médical ne peut se faire ; que par un médecin
Quel est l’intérêt de l’examen ?
- Permet de connaître la quantité d’oxygène et de gaz carbonique contenue dans votre sang artériel.
- Rend compte de la sévérité de votre maladie.
- Incontournable dans la décision de traitement au long cours par l’oxygène.
- Permet de faire le suivi de votre maladie.
Comment se passe l’examen ?
- Le prélèvement se fait par une aiguille fine au poignet ou au pli du coude.
- Il peut aussi se faire au lobe de l’oreille.
- L’interprétation de l’examen se fait par votre médecin.
Quand faut-il prescrire des gaz du sang ?
- Devant un patient cyanosé (bleu).
- En présence de signe d’insuffisance respiratoire.
- En présence d’une polyglobulie.
- Pour ajuster une ventilation à domicile ou en réanimation.
Quand faut-il prescrire de l’oxygène au long durée OLD ?
- En état stable si la pression artérielle en oxygène est ≤ 55 mm Hg ou ≤ 60 mm Hg en cas d’HTAP et/ou de cœur pulmonaire chronique.
- Si Le patient passe plus de 30% de sa nuit en dessous de 90% de saturation.
Est-ce que la saturation est suffisante pour l’indication d’OLD ?
- Non car sans la capnie on ne peut connaitre le débit d’oxygène à prescrire.
Quelles sont les différents types d’oxygène qui existent ?
- L’oxygène gaz :
Réservé surtout pour le transport, très dépendant de l’approvisionnement ; de moins en moins prescrit.
- L’oxygène en extracteur :
Le plus répondu, le moins cher et le plus pratique pour une oxygénothérapie au long court : grâce à des générateurs on extrait l’oxygène qui existe dans l’air (21%). Il existe actuellement des extracteurs transportables sur batterie.
- L’oxygène liquide :
Très chère léger (la bouteille pèse 2kg) disponible au MAROC. Intérêt pour des patients jeunes et encore actifs.
Kinésithérapie respiratoire
La kinésithérapie fait souvent partie de l’arsenal thérapeutique principalement chez les enfants. Elle permet de libérer les bronches et faciliter l’action des médicaments. Plusieurs instruments ont été développés dans ce sens.
Nous disposons d’un appareille américain de kinésithérapie le percussionaire permettant le désencombrement bronchique pour adulte et enfant.
C’est un système complètement anodin que le patient déclenche lui même
Après une séance de 15 mn les percussions transmises directement à l’intérieur des bronches permettent de décoller les mucosités et le patient pourra les évacuer spontanément. Lorsqu’il s’agit d’un enfant ses sécrétions seront aspirées.
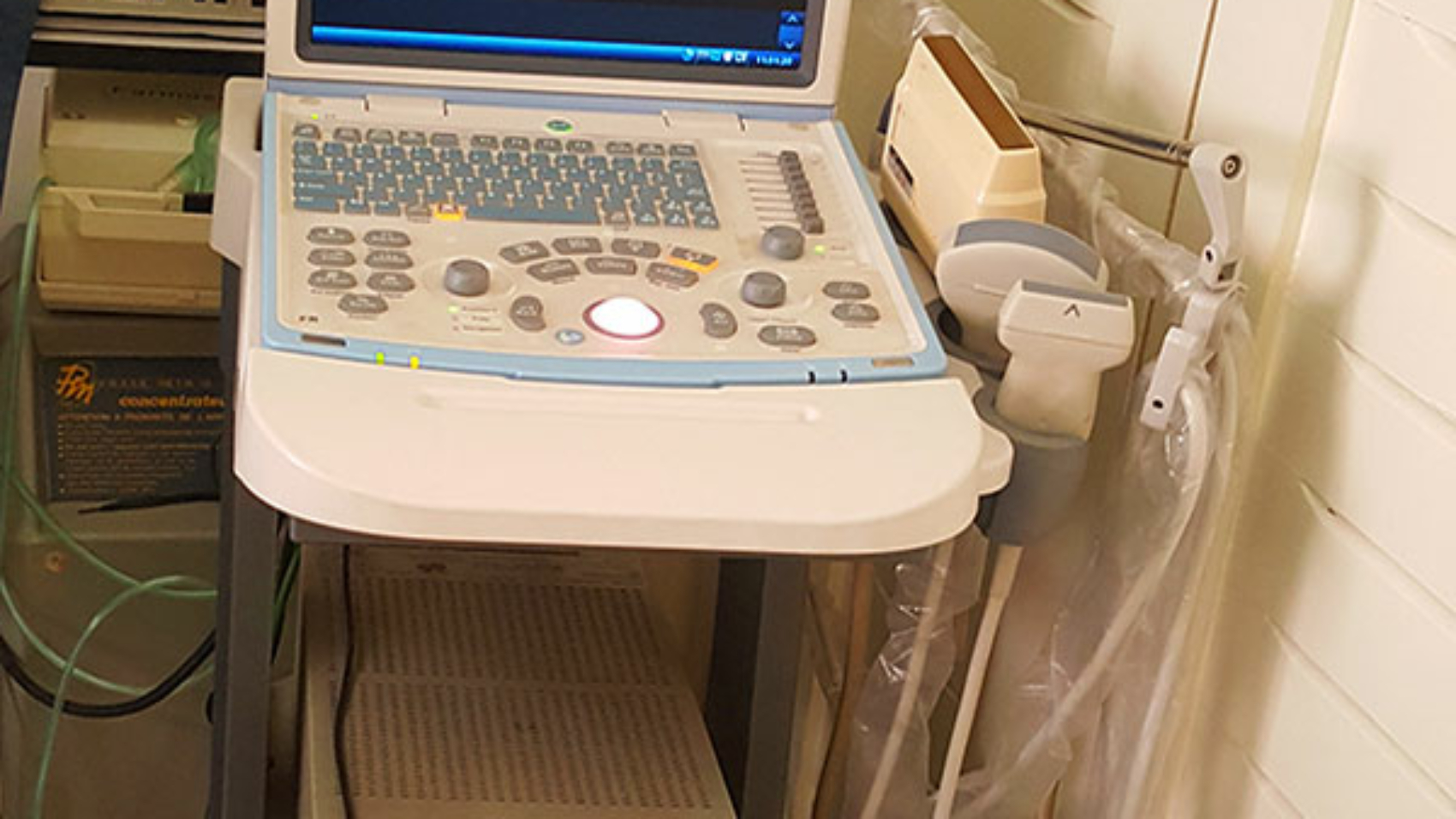
Echographie Pleuropulmonaire
L’échographie permet le repérage des pleurésies cloisonnées et aide à leur ponction.
Elle permet dans certaines cas la ponction biopsie d’une masse périphérique et éviter la ponction scano-guidée onéreuse.
Thoracoscopie
Permet de regarder directement dans la cavité pleurale (espace virtuelle situé entre les deux membranes qui couvrent intimement le poumon et la cage thoracique de l’intérieur) et effectuer des gestes diagnostiques et/ ou thérapeutiques.
En présence d’un épanchement pleural inexpliqué la réalisation d’une biopsie pleurale s’impose, mais cette dernière souvent désagréable et parfois traumatique est de rendement incertain.
La pleuroscopie se faisant sous neuraléptanalgésie est indolore permettant un diagnostic macroscopique (mésothéliome) et des biopsies guidées avec un meilleur rendement.
Certains gestes thérapeutiques sont aussi possibles grâce à cette technique comme la fonte des brides, les bullectomies et le talcage sous contrôle de la vue (moyen très efficace pour sécher complètement les épanchement récidivante et rebelle aux traitements usuelles.